Definición
Se define como taquicardia supraventricular a toda arritmia mayor a 100 latidos por minuto, que se genera desde el nodo sinusal hasta el nodo auriculoventricular. Se caracterizan por ser generalmente de complejo angosto, sin embargo, en caso de bloqueo de rama o aberrancia puede tener complejo ancho por estas causas.
Dentro de las taquicardias supraventriculares tenemos la fibrilacion auricular, el flutter auricular, y las taquicardias paroxisticas supraventriculares. Esta revisión se centrará en este último grupo.
Taquicardia Paroxistica Supraventricular
En este subgrupo existen 3 tipos de arritmias: taquicardia auricular, taquicardia intranodal y taquicardia por vía accesoria.
Taquicardia auricular
Se definen como taquiarritmia que proviene de un punto distinto al nodo sinusal ni auriculoventricular. Se caracterisan por tener una onda P bien definida, y distinta a la onda P sinusal, respecto a eje y amplitud. Pueden ser unifocales o multifocales, esta última caracterizada por distintas ondas P en un mismo ECG.
La taquicardia multifocal es poco frecuente, presente en menos del 10% de los pacientes. generalmente causada por otra patologia como una insuficiencia cardiaca y patologia pulmonar cronica descompensada, y rara vez es el problema del paciente.
La taquicardia unifocal generalmente es relacionado con la patologia valvular mitral. Existe el tipo paroxistico que es el 75% de las veces, y se caracteriza por tener dar sintomas de inicio brusco como palpitaciones, dolor toracico y mareos. Y esta el tipo llamado incesante, que corresponde al otro 25% de los caso, son asintomaticos y generará falla cardiaca a la larga, debido a producir una taquicardiomiopatía.
El tratamiento de las taquicardias auriculares pasa por compensar la causa gatillante. La respuesta a la cardioversion farmacologica es mala, y no recomendada. el tratamiento final debe ser evaluado por cardiologia por la amplia gama de escenarios y algoritmos.
Taquicardia intranodal (TRIN)
Es la más frecuente de las TPSV, llegando a ser el 60 a 70% según distintas revisiones. Es común que aparezca en mujeres de hasta 40-50 años, aunque puede aparecen en todas las edades. Se caracterizan por ser taquicardias regulares de frecuencias muy elevadas hasta > 200 lpm, de aparición brusca y muy sintomáticas.
Como su nombre lo dice, se producen en el nodo AV, ya que en él se encuentran 2 vías (una lenta y una rapida) en la que el impulso eléctrico generalmente va en la misma dirección hacia el ventrículo. Cuando los impulsos se llegan a bloquear mutuamente, lo siguiente es que el impulso regresa a la auricula por la via rapida (TRIN típica) o regresa por la lenta (TRIN atípica).
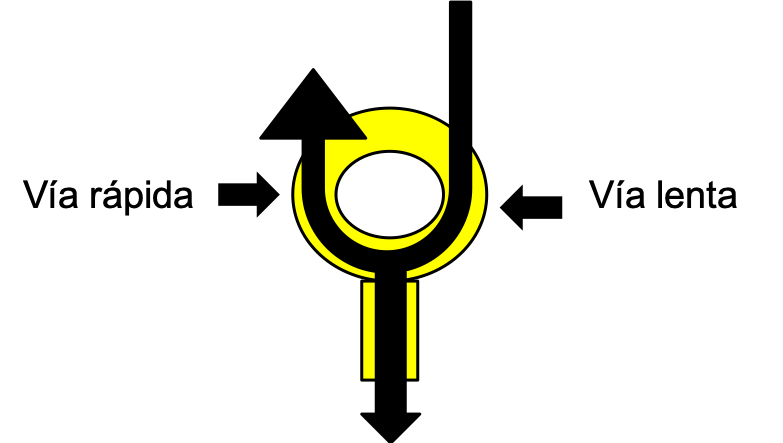
TRIN tipica
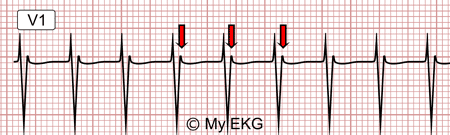
Ocurre en el 90% de los casos. de la auricula desciende por la vía lenta hacia el ventriculo, y en el nodo regresa a la auricula por la vía rápida. Suele presentar una onda P oculta por sobreposición al complejo QRS, o visualizable como una pseudo-onda R.
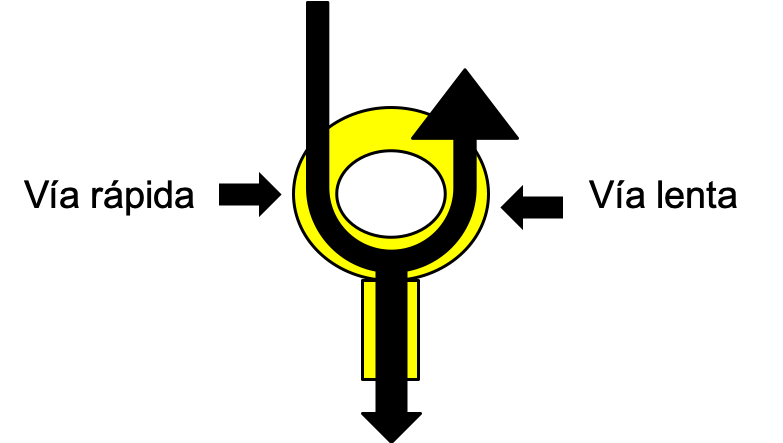
TRIN atípica
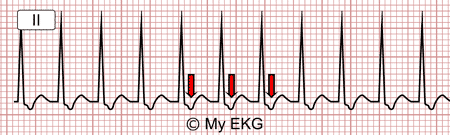
Corresponde al solo el 10% de los casos de arritmia intranodal. El impulso electrico baja por la vía rápida del nodo auriculoventricular, y se devuelve por la vía lenta. Esto hace que la onda P pueda ser visualizada porque se desmarca del QRS, apareciendo despues de éste.
Taquicardia por vía accesoria
Esta patología se produce distintos tipos de malformaciones anatómicas de corazón. La más importante es el sindrome de Wolf-Parkinson-White (WPW), donde se presenta un defecto del tejido conectivo que separa la auricula del ventriculo, generando un haz accesorio donde baja el estímulo eléctrico.
Se han descrito otros cuadros, como el Sindrome de Lown–Ganong–Levine, sin embargo, en la clínica pierden importancia, e incluso, se ha dudado de su existencia. Por lo tanto, nos centraremos en el WPW.
WPW no preexcitado
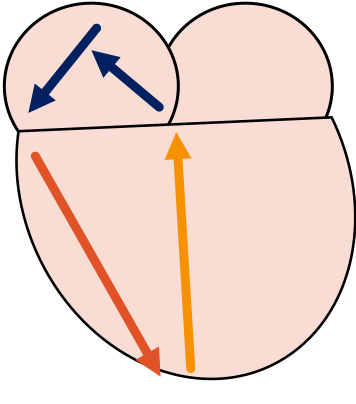
Cuando el estimulo no es conducido por la vía accesoria, el ECG no detecta signos de preexcitación, siendo completamente normal. No se visualiza la clasica onda delta. Esto se produce porque cuando el estimulo sale de la auricula se encuentra con el haz accesorio en periodo refractario, y cuando el estimulo se encuentra en el ventriculo, el segmento auricular esta en periodo refractario.
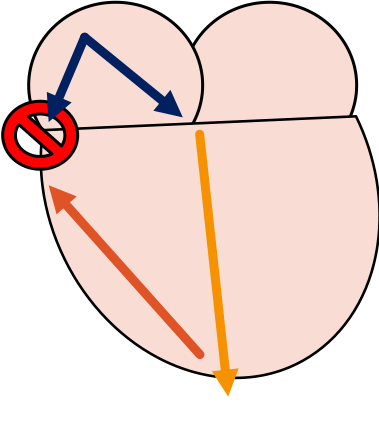
WPW Preexcitado
Es la versión clásica del WPW, donde el estimulo auricular se trasmite al ventrículo por el nodo AV y por el haz accesorio al mismo tiempo. Al ECG se puede presenciar la onda delta porque el haz accesorio no tiene delay como lo tiene el nodo AV.
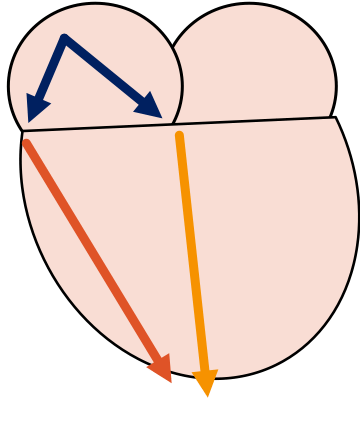
WPW en taquicardia ortodrómica
Es la taquicardia más frecuente del sindrome de WPW, estando presente en un 90% de los casos. Clínicamente y en el ECG es indistinguible de una TRIN. Se caracteriza por tener un QRS angosto, con ausencia de onda P, o visible como una onda P negativa en pared inferior. Ya no se evidencia la onda delta.
El termino «orto» viene del latin que significa correcto, y hace referencia a que el impulso electrico baja por el nodo AV (como debe ser siempre). Se beneficia de que el nodo AV funciona como «filtro» impidiendo que la frecuencia auricular, que puede llegar hasta 300 latidos por minutos, llegue al ventriculo, gatillando una taquicardia ventricular.
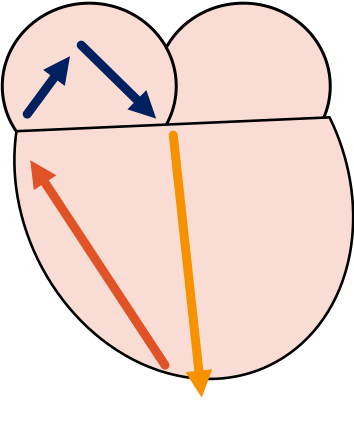
WPW antidrómica
Es la taquicardia maligna que se produce en solo el 10% de los casos. Como el haz accesorio no tiene el delay del nodo AV, todos los impulsos de la auricula pasan al ventriculo, produciendo una frecuencia ventricular de hasta 300 lpm. Si esto se mantiene en el tiempo, suele gatillar una taquicardia ventricular.
Como el impulso parte desde el haz accesorio, y regresa por el nodo av, el complejo QRS se encuentra ancho, por lo que es díficil diferenciarlo de una verdadera taquicardia ventricular.
Este es la unica taquicardia supraventricular que se maneja distinto, siendo indicación urgente de cardioversión eléctrica.
Manejo de las TPSV
El tratamiento descrito incluye el manejo de las TRIN y la taquicardia ortodrómica de WPW. Como describimos previamente, en las taquicardias de complejo ancho, donde se sospeche taquicardia ventricular o taquicardia antidrómica, el tratamiento tiene que ser cardioversión electrica.
En el caso de las TPSV de complejo angosto, las terapias estan enfocadas en bloquear el nodo AV, y de esta manera darle oportunidad al nodo sinusal de comandar la conducción.
Manejo no farmacológico
Las maniobras vasovagales estan ampliamentes descritas, y existen distintas maneras de ejecutarlas. El estudio REVERT del año 2015 comparó las maniobras de valsalva clasicas con la maniobra modificada, y la efectividad de la cardioversión mejoró de un 17% a un 43%.
Para efectuarla correctamente se requiere una jeringa de 10 cc a lo menos, y 2 operadores que conozcan el procedimiento. adjunto un video producido por The Lancet, con subtitulos.
Manejo Farmacológico
El tratamiento farmacológico esta en función de bloquear la conducción del nodo AV. En este grupo tenemos varios fármacos, de donde destacan:
- Adenosina: se utiliza actualmente en dosis de 6 mg el primer intento, luego 12 mg, y al tercer intento se repiten los 12 mg. El bodo debe ser en una vena proximal al corazón, y pasarse rapidamente, ya que el fármaco se degrada rapidamente por enzimas plasmáticas.
- Betabloqueo: en nuestro medio el más utilizado es el propanolol. El gran problema es que pueden empeorar pacientes con falla cardiaca por ser inotropo negativo, además de producir hipotensión. la dosis es de hasta 0,1mg/kg total. Generalmente se administra en bolos de 1mg. Debe usarse con cuidado en pacientes cardiopatas o hipotensos por sus complicaciones previamente mencionadas.
- Bloqueadores de canales de calcio: También afectan la contractibilidad miocardica. El que tenemos disponible es verapamilo. Este debe pasarse en un «bolo» lento (entre 5 a 10 min) por su gran efecto hipotensor.
- Digitalicos: bloquean el nodo AV, pero su efecto es lento, por lo que no se recomienda para cardioversión.
- Amiodarona: la probabilidad de bloquear el nodo AV es de menos del 10%, por lo que su utilidad en este grupo es casi nula.
Estudios como Lim et al de 2009 han cuestionado la utilidad de la adenosina, ya que producen mayor disconfort en los pacientes, y una efectividad menor en la cardioversion comparado con verapamil (89% vs 98%). Sin embargo, el verapamil a presentado mayor indice de hipotensión, especialmente en los pacientes hipotensos previamente y en insuficiencia cárdiaca. por lo tanto, no puede hacer una recomendación universal sobre cual utilizar, y tiene que evaluarse caso a caso.
Bibliografía
- Lim SH, Anantharaman V, Teo WS, Chan YH. Slow infusion of calcium channel blockers compared with intravenous adenosine in the emergency treatment of supraventricular tachycardia. Resuscitation. 80(5):523-8. 2009. PMID: 19261367
- https://www.my-ekg.com/arritmias-cardiacas/taquicardia-intranodal.html
- Almendral et al. “Guías de práctica clínica de la Sociedad Española de Cardiología en arritmias cardíacas.” Revista Española de Cardiología 54, no. 3 (January 2001): 307–67. https://doi.org/10.1016/S0300-8932(01)76313-0.
- Issa, Ziad F., John M. Miller, and Douglas P. Zipes. “Approach to Paroxysmal Supraventricular Tachycardias.” In Clinical Arrhythmology and Electrophysiology: A Companion to Braunwald’s Heart Disease, 480–98. Elsevier, 2012. https://doi.org/10.1016/B978-1-4557-1274-8.00020-8.

[…] a través de Taquicardia supraventricular — MonKeyEM […]
Me gustaMe gusta