*Actualizado al 03 de febrero de 2020*
A continuación, revisaremos algunos puntos a considerar para el manejo de la vía aérea difícil, la que podemos dividir en dos tipos: vía aérea difícil anatómica y fisiológica. La primera parte de este artículo está dedicado a la vía aérea difícil anatómica.
Vía aérea difícil anatómica
No hay una definición absoluta de vía aérea difícil. En términos operacionales, podemos definirla como aquella en la cual no se puede conseguir una adecuada oxigenación/ventilación.
El principal punto en el manejo de la vía aérea difícil es identificarla anticipadamente. Vale decir, prever una situación en la cual haya que manejar la vía aérea, pero uno pueda encontrarse con:
– Laringoscopía directa difícil
– Ventilación con bolsa-mascarilla (“Ambú”) difícil
– Intubación difícil
– Cricotiroidotomía difícil
– Supraglóticos difícil
Como la situación más crítica que existe en el manejo de vía aérea es aquella de “no puedo intubar, no puedo ventilar”, en esta presentación nos enfocaremos en cómo identificar la laringoscopía directa difícil (“no puedo intubar”) y luego la ventilación con bolsa-mascarilla difícil (“no puedo ventilar”).
Laringoscopía directa difícil
A continuación, nos concentraremos en el abordaje de la laringoscopía directa difícil, donde en su evaluación se ha desarrollado la nemotecnia LEMON. Ésta tiene una excelente sensibilidad y valor predictivo negativo para identificar laringoscopía difícil, y consiste en:
– L: Look externally
– E: Evaluate (La regla del 3-3-2)
– M: Mallampati
– O: Obesidad/obstrucción
– N: Neck movility
1) Look externally. Vale decir, hacerse una impresión general del paciente: trauma, quemaduras, tumores, etc. Una impresión general tiene una mejor especificidad que sensibilidad para identificar una vía aérea difícil.
2) Evaluate. O la regla del 3-3-2. Implica las dimensiones de la vía aérea que facilitan la visión directa de la laringe.
– 3: Tres dedos de apertura oral. Indica la facilidad del acceso a la vía aérea.
– 3: Tres dedos desde la punta del mentón hasta la altura del hueso hioides (a la unión entre la mandíbula y el cuello). Esto permite dar un estimado del volumen del espacio submandibular.
– 2: Dos dedos desde la altura del hueso hioides (a la unión entre la mandíbula y el cuello) hasta el cartílago tiroides. Esto permite entender la ubicación de la laringe en relación a la base de la lengua.
Si bien lo que corresponde es usar los dedos del paciente para realizar estas mediciones, el médico compara los suyos con los del paciente para hacer la estimación correspondiente.
Tal vez el punto más importante de todo el LEMON sea el 3-3-2. Un estudio determinó que, específicamente, una distancia de menos de 2 dedos del hioides al tiroides es la única variable independiente en predecir intubación difícil.
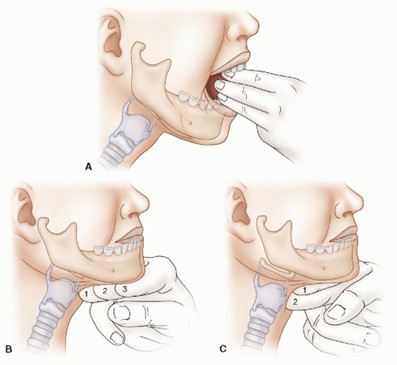
3) Malampati. Esta clasificación, usada ampliamente en anestesia y que va del grado I al IV, relaciona la apertura oral con el tamaño de la lengua, y provee una estimación del espacio con el que se va a contar al momento de realizar la laringoscopía directa.
Si bien ayuda, en muchas ocasiones el paciente se encuentra en un estado tal que no se le puede solicitar que se siente y abra la boca, por lo que muchas veces no se realiza. Ahora, hay estudios que han demostrado que en realidad en el contexto de intubación en el Servicio de Emergencia este punto puede obviarse, y que una mnemotecnia apropiada a utilizar sería en acrónimo LEON.
4) Obesidad/obstrucción. Los tejidos redundantes de la vía aérea superior del paciente obeso dificultan la visualización de la glotis a la laringoscopía directa. Asimismo, cualquier obstrucción de la vía aérea superior implicará una laringoscopía y una intubación más difícil.
5) Neck movility. Una movilidad cervical disminuida implica una menor alineación de los ejes oral, faríngeo y laríngeo (ver artículo “Lo Súper Básico en Secuencia de Intubación Rápida”), lo que hará más difícil la visión de la glotis a la laringoscopía directa.
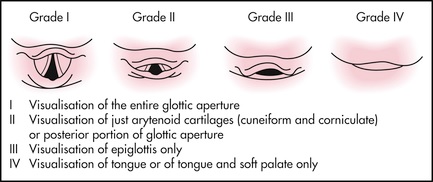
Clasificación de Cormack-Lehane
Respecto de la intubación difícil propiamente tal, sabemos que es fundamental identificar la glotis (debajo yacen las cuerdas vocales), y que lo más importante al pasar el tubo es verlo pasar por las cuerdas vocales. Por eso, es de vital importancia conocer la clasificación de Cormack-Lehane, la que valora la dificultad para la visualización de la glotis durante la laringoscopía. Se describen 4 grados:
- Grado I: Se ve toda la glotis
- Grado II: Se ve sólo la parte posterior de la glotis
- Grado III: Se ve solamente la epiglotis
- Grado IV: No se reconoce ninguna estructura glótica
En general, hablamos de vía aérea difícil desde el grado III en adelante.
Ventilación con bolsa-mascarilla difícil
Esta situación es excepcionalmente rara, pero podría suceder. Para identificarla contamos con distintas mnemotecnias, a continuación revisaremos la mnemotecnia BONES:
– B: Beard. Es más complejo conseguir un adecuado sello de la máscara en pacientes con barba.
– O: Obstruction/Obesity/Obstructive Sleep Apnea. Similar a LEMON.
– N: No teeth. Más difícil en pacientes desdentados, ya que los dientes hacen de marco donde la máscara se ubica y luego se sella con las mejillas.
– E: Elderly. A mayor edad, mayor dificultad.
– S: Sleep apnea/Snoring. En general estos pacientes son más difíciles de ventilar.
Manejo de Vía Aérea Difícil Anatómica en la Urgencia
Existen muchos algoritmos de manejo de vía aérea difícil, por lo que es importante familiarizarse con el que se utiliza en la institución donde uno se encuentre (sin embargo, invitamos al lector a revisar la página de algoritmos de Life In The Fast Lane). A continuación, revisaremos algunos puntos útiles:
1) Identificar la vía aérea difícil: Como la técnica más usada en la Urgencia es la Secuencia de Intubación Rápida, la identificación de la vía aérea difícil se realiza al mismo tiempo que la preparación del equipo y preoxigenación (las dos primeras “P”, ver artículos de Secuencia de Intubación Rápida). Al tenerla identificada, siempre asegurarse de tener un plan B o un plan C, ante el caso de que no se pueda intubar inmediatamente.
2) Preoxigenación adecuada: Esto es importantísimo, ya que como sabemos, una adecuada preoxigenación permite mayores tiempos de apnea seguros. De acuerdo con la literatura, la oxigenación apneica (ventilación con bolsa mascarilla + bigotera 15 litros/minuto) puede aumentar los tiempos de apnea seguros hasta en 90 segundos.
3) Laringoscopía bimanual: Si uno no puede visualizar adecuadamente la epiglotis a la laringoscoppía directa, una excelente técnica a utilizar es la laringoscopía bimanual, con mejores tasas de intubación de otras técnicas como el BURP. Con la mano derecha uno mueve -por fuera- la laringe del paciente hasta tener la mejor visualización posible de la epiglotis, luego un colaborador sujeta la laringe del paciente en la posición deseada.
4) ¡Usar un Gum Elastic Bougie! Este dispositivo puede marcar toda la diferencia en el manejo de la vía aérea difícil. Si uno se ve enfrentado a un Cormack III (e incluso IV, según algunos autores), por ejemplo, esta es una excelente alternativa. Uno identifica la epiglotis (o parte de ella) e introduce el bougie con la punta curva hacia adelante. Cuando uno está en vía aérea, la sensación táctil de la punta del bougie al pasar por los anillos traqueales se transmitirá hacia nuestros dedos. Luego, con el bougie aún en la tráquea, un segundo operador enhebra el tubo por la punta libre del bougie y luego se intuba al paciente. También podría utilizarse con el tubo ya enhebrado, según la comodidad y conocimientos del operador.
Otras ventajas del gum elastic bougie son que el número necesario de intubaciones con bougie para obtener una adecuada curva de aprendizaje es 1, y los reutilizables son relativamente baratos.
5) Dispositivos “de rescate”: Con esto nos referimos a los dispositivos supraglóticos (máscara laríngea, tubo laríngeo, entre otros), que pueden permitir una ventilación adecuada en un paciente crítico, sedado y bloqueado. Es importante recordar que no aseguran la vía aérea. Hablaremos de ellos en otros artículos.
6) Evitar intentos repetidos de intubación: Aumenta el edema, de la vía aérea, las posibilidades de aspiración y complica la ventilación con bolsa mascarilla. Además, luego del tercer intento fallido las probabilidades de que el mismo operador entre en vía aérea son casi nulas. Por lo tanto, siempre considerar la posibilidad de cambiar de operador o, como comentamos previamente, usar un bougie.
7) La emergencia es no poder oxigenar, NO el no poder intubar: No hay que perder la calma, lo importante es mantener una adecuada oxigenación de nuestro paciente.
8) Siga un algoritmo, sea estructurado: En una situación crítica el juicio puede nublarse. Sea estructurado en su actuar, si en su institución está protocolizado el manejo de vía aérea difícil, siga ese manejo. Sino, puede basarse en una guía clínica o un algoritmo (como los de la Academia Americana de Anestesiólogos o los de la Difficult Airway Society). Y siempre recuerde pedir ayuda.
En la segunda parte de este artículo trataremos la Vía Aérea Difícil Fisiológica. Link: https://monkeyem.com/2017/09/11/via-aerea-dificil-en-la-urgencia-parte-ii-la-via-aerea-dificil-fisiologica/
Referencias
- Determination of difficult intubation in the ED. Soyuncu, Secgin et al. The American Journal of Emergency Medicine , Volume 27 , Issue 8 , 905 – 910.
- Emergency airway management: the difficult airway. Emerg Med Clin North Am. 2012 May;30(2):401-20.
- Prospective validation of the modified LEMON criteria to predict difficult intubation in the ED. Hagiwara, Yusuke et al. The American Journal of Emergency Medicine , Volume 33 , Issue 10 , 1492 – 1496.
- Asai, Takashi. (2017). Progress in difficult airway management (Editorial). Journal of Anesthesia. 31. 483-486. 10.1007/s00540-017-2333-3.
- Rosen’s Emergency Medicine: Concepts and Clinical Practice, Chapter 1, 8th
- https://lifeinthefastlane.com/ccc/airway-assessment/
- https://lifeinthefastlane.com/ccc/difficult-airway-algorithms/
- Difficult Airway Society intubation guidelines working group, Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults, BJA: British Journal of Anaesthesia, Volume 115, Issue 6, December 2015, Pages 827–848, https://doi.org/10.1093/bja/aev371 (Muy recomendado)

[…] constituye la segunda parte del post de vía aérea difícil. (Link de la primera parte acá: https://monkeyem.com/2017/08/29/via-aerea-dificil-en-la-urgencia-parte-i-la-via-aerea-dificil-anatom… […]
Me gustaMe gusta
Excelente texto!!! Muy claro!!!
Me gustaMe gusta