En esta segunda parte del artículo de Ultrasonido Pulmonar revisaremos los distintos patrones y síndromes ecográficos que se van configurando dentro de la sonografía pulmonar (revisar la primera parte de este artículo aquí).
Como se ha afirmado previamente, el ultrasonido pulmonar constituye una verdadera semiología, existiendo múltiples signos (ver anexo al final del artículo) que al juntarse determinan patrones específicos. Veremos que estos se acogen a los Principios del Ultrasonido Pulmonar, acuñados por el Dr. Daniel Lichtenstein (considerado el padre del eco pulmonar y referente mundial en el área):
Los Principios del Ultrasonido Pulmonar del Dr. Daniel Lichtenstein
- Usar un equipo sencillo (como los que usamos para hacer POCUS)
- El tórax es un área donde el aire y el agua se mezclan (importante para entender la ecogenicidad de los distintos signos y las presencias de los artefactos).
- Los signos se originan en la línea pleural (por eso es tan importante identificarla siempre)
- Los signos están basados en el análisis de los artefactos (como explicamos en la primera parte)
- El pulmón es un órgano vital.
- La mayoría de los signos son dinámicos.
- La mayoría de los trastornos en el tórax se ponen en contacto con la superficie.
Síndrome Intersticial
Abarca un conjunto de patologías donde se produce un aumento del fluido pulmonar intersticial, como el síndrome de distrés respiratorio agudo (SDRA), neumonía intersticial y edema pulmonar cardiogénico.
Aquí el signo cardinal es la presencia de líneas B: Las líneas B son un artefacto en cola de cometa que se produce en la línea pleural, en la zona de contacto entre la pleura visceral y el pulmón normalmente aireado, y se producen por el paso del haz de sonido por la interfase de aire alveolar y fluido en el septo interlobulillar.
Las líneas B pueden verse aisladamente en el pulmón normal (figura 1), y su número incrementa en el caso de afección intersticial o alveolar: La presencia de más de 3 líneas B por espacio intercostal nos debe hacer sospechar patología a nivel pulmonar (figura 2).
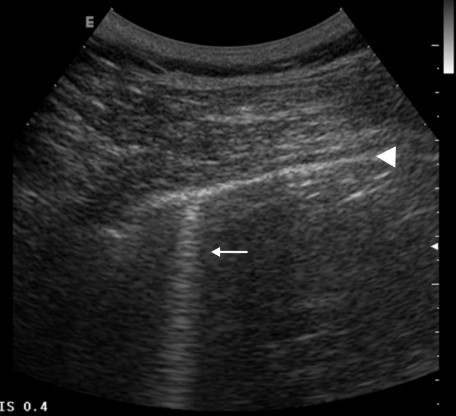

Ahora, ¿a qué se debe ese infiltrado intersticial? Lamentablemente éste por sí mismo no es un hallazgo específico de alguna enfermedad, sino puede estar en múltiples patologías con la presencia de fluidos, infiltración celular o fibrosis en el intersticio pulmonar. Por tanto, y como es regla, las imágenes ecográficas deben ser interpretadas en el contexto de los antecedentes, la anamnesis y la exploración física del paciente.
La distribución de las líneas B patológicas puede ser difusa o focal. La presencia de múltiples líneas B distribuidas de forma difusa bilateral orienta hacia las siguientes entidades:
- Edema pulmonar (de varias causas, como el edema pulmonar cardiogénico o un SDRA)
- Neumonía intersticial
- Enfermedad difusa del parénquima pulmonar (como fibrosis pulmonar)
La presencia de un patrón intersticial focal puede encontrarse, entre otros:
- Neumonía
- Atelectasia
- Contusión pulmonar
- Infarto pulmonar (como un TEP)
Finalmente, dependiendo de la característica de la patología es que se apreciarán o no otras alteraciones más allá de las líneas B. Por ejemplo, en el síndrome de distrés respiratorio agudo (SDRA), entidad eminentemente inflamatoria, además de líneas B se observará engrosamiento pleural, a diferencia del edema pulmonar cardiogénico (donde la pleura está indemne); o la ubicación localizada de las líneas B en la neumonía vs su distribución difusa en el edema pulmonar cardiogénico.
Resumen de síndrome intersticial: Líneas B en cantidad patológica +/- compromiso pleural +/- distribución localizada o difusa.
Síndrome de Neumotórax
La ecografía tiene una sensibilidad y una especificidad superiores a la radiografía para hacer el diagnóstico de neumotórax.
Al existir aire entre las dos pleuras éstas dejan de estar en contacto entre sí. Por lo tanto, un signo de la presencia de neumotórax consistirá en que no hay lung sliding en la zona explorada. Al explorarse en el modo M, observaremos que se pierde el signo de la playa, y en su lugar es reemplazado por el signo de la estratósfera o del código de barras (figura 3).
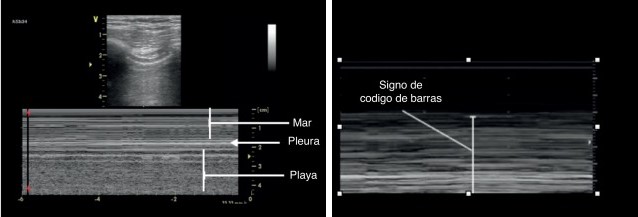
Nota: La ausencia de deslizamiento pulmonar NO es sinónimo de neumotórax. También se puede observar en otras situaciones como atelectasias, consolidación, contusión pulmonar, adherencias pleurales o fibrosis.
Así como no hay lung sliding debido a que se separan las pleuras, por la misma razón es que en un neumotórax no hay líneas B. Recordemos que éstas se correlacionan con la presencia de edema/inflamación/fibrosis, que al aumentar la densidad pulmonar permiten el paso parcial del haz de US. Por lo tanto, si uno observa líneas B en una zona determinada, significa que en una zona donde hay líneas B NO puede haber un neumotórax.
Un signo no tan sensible como el anterior, pero 100% específico de neumotórax es la presencia del punto pulmonar (figura 4). Se observa la zona precisa en que deja de haber lung sliding, y en el modo M, la zona precisa donde la “playa” pasa a ser el “código de barras”.

Resumen de síndrome de neumotórax: Ausencia de lung sliding, ausencia de líneas B, presencia del signo de la estratósfera, presencia de lung point.
Síndrome de Derrame Pleural
Nuevamente, el ultrasonido presenta una mayor sensibilidad y especificidad para el diagnóstico de derrame pleural por sobre la radiografía de tórax, e incluso es capaz de detectar cantidades tan pequeñas de derrame pleural como 20 cc.
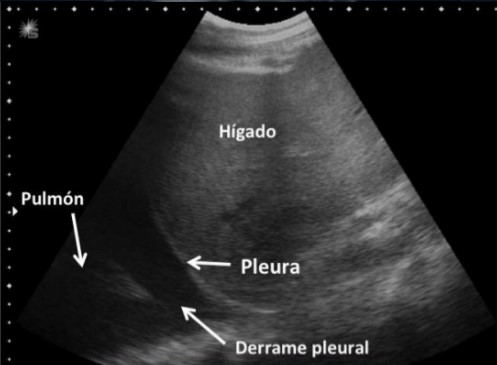
El derrame pleural se observa como un líquido anecogénico (figura 5) que se mueve libremente con los cambios de posición y respiración del paciente.
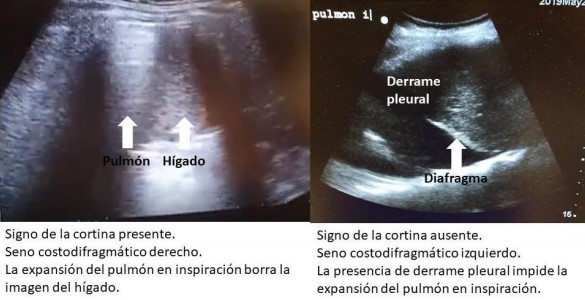
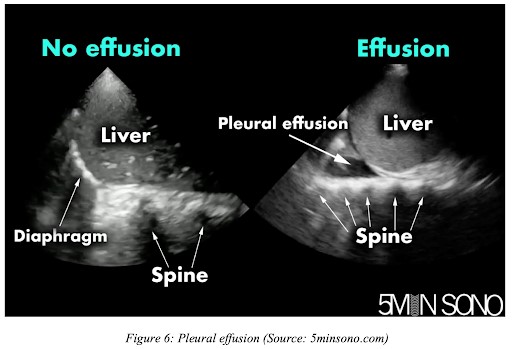
Si el derrame es muy significativo puede llegar a haber una pérdida del signo de la cortina (durante cada inspiración los artefactos originados por el pulmón aireado impiden identificar el diafragma y órganos abdominales) (figura 6), el que se observa en el seno costo-diafragmático cuando existe ausencia de derrame.
En el derrame pleural además podremos encontrar el signo de la espina (figura 7): consiste en la visualización de los cuerpos vertebrales en la cavidad torácica (entonces, evidentemente, sobre el diafragma). Generalmente no se ven, salvo que haya presencia de fluido en dicha zona (el líquido transmite las ondas de ultrasonido mucho mejor que el aire).
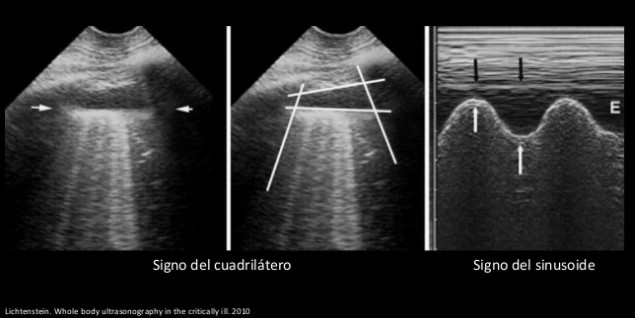
Otros signos que se pueden observar son el signo del cuadrilátero (o signo del cuadrado), que consiste en una colección limitada por sombra de costillas, pleura parietal y pleura visceral, formando un cuadrilátero; y el signo del sinusoide, que se explora en el modo M y consiste en un movimiento en dirección al transductor de la línea que representa la interfaz, generalmente la pleura visceral, con la inspiración. El parénquima pulmonar se dirige hacia la línea de la pleura parietal con cada inspiración. Indica baja viscosidad del derrame, pudiendo estar ausente si hay septos o es muy viscoso (figura 8).
Si bien una imagen sonográfica de derrame plural no hace diagnóstico de su causa, hay algunas características que nos pueden orientar; como el signo del plancton (imágenes como membranas o segmentos irregulares móviles dentro del derrame) el cual está más relacionado con hemotórax o empiemas (figura 9). Además, algunas imágenes pueden aparecer con tabiques o septos, también correlacionados con las mismas entidades señaladas previamente.
Resumen de síndrome de derrame pleural: Contenido libre anecogénico, ausencia del signo de la cortina, presencia del signo de la espina, presencia del signo del cuadrilátero, presencia del signo del sinusoide.
Síndrome de Condensación (o Consolidación)
Una condensación pulmonar puede ser evaluada con el ultrasonido de una manera muy apropiada, por constituir una ocupación de líquido dentro del alveolo. Las consolidaciones tocan la pared torácica en un 98% de los casos y pueden aparecer en cualquier zona (lo que implica que la sensibilidad del examen variará de acuerdo con dónde se explora y cuánto tiempo se emplea en el examen, entre otros). Sin embargo, en el 90% de los casos se ubican en el punto PLAPS (por tanto, es una zona obligatoria de explorar cuando la neumonía es parte del diagnóstico diferencial en un paciente determinado), de allí su importancia (ver parte I de este artículo).
Las consolidaciones pueden ser translobares o no translobares. La mayoría son de esta última forma, y el signo que las representa es el signo del fractal (o de la scie o dientes de sierra) (figura 10): la zona limítrofe entre el tejido consolidado y el aireado normal se vuelve irregular, con “tiras” o bordes irregulares o “rasgados”. Para que se produzca este signo debe haber tejido aireado (por eso se produce en condensaciones no-translobares, parte del lóbulo pulmonar donde está la condensación debe estar preservado para que se produzca la interfaz aire-condensación).
En neumonías translobares, que ocupan un lóbulo entero (o más), NO puede haber signo del fractal ya que el tejido no está aireado (está todo condensado, o sea, con líquido). Y por lo mismo, el parénquima pulmonar comprometido toma la densidad de otros tejidos: es el signo del tejido o tissue-like, o “hepatización”, ya que el parénquima comprometido termina pareciéndose mucho al parénquima hepático (figura 11).

Resumen del síndrome de condensación: Principal compromiso en el punto PLAPS. Signo del fractal, signo del tejido, engrosamiento pleural, broncograma aéreo dinámico.
Condensación vs Atelectasia
En muchas oportunidades la diferenciación entre ambas entidades puede ser algo complejo. Sin embargo, existen algunas características que las diferencian, y se exponen a continuación:
- En las atelectasias es posible encontrar el pulso pulmonar (o lung pulse) (figura 12), que consiste en la visualización de los latidos cardiacos a nivel de la línea pleural en un pulmón que no se está expandiendo.
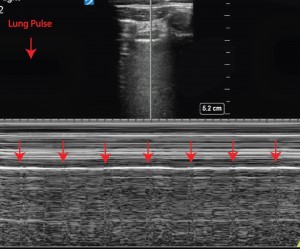
- En una zona con atelectasias podemos encontrarnos además con ausencia de deslizamiento pulmonar.
- Si observamos una zona con un mínimo desplazamiento diafragmático debemos pensar en una atelectasia.
- Finalmente, ambas pueden presentar broncograma aéreo, pero con características diferentes en ambos casos.
Broncograma aéreo
Se debe a la presencia de aire “atrapado” en el lumen bronquial. Corresponde a una zona subpleural hipoecogénica, con imágenes hiperecogénicas en su interior, de forma tubular o lenticular según incida el haz de US en el bronquio (figura 13).
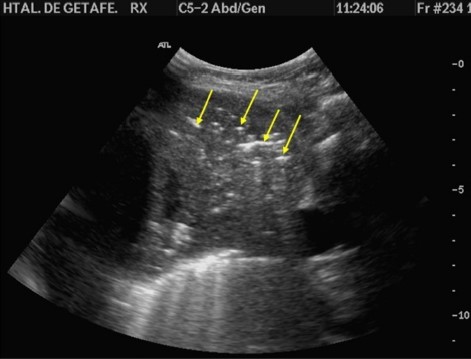
En la neumonía el broncograma puede ser dinámico (vale decir, se va a mover con la respiración del paciente), encontrar un broncograma dinámico prácticamente descarta la posibilidad de que sea una atelectasia. Además, en la neumonía el broncograma tiene una distribución arboriforme, más “esparcida” que en la atelectasia.
En la atelectasia el broncograma va a ser estático: no se va a mover con la respiración del paciente. Además, suele ser de distribución más lineal y paralela y no arboriforme.
Conclusiones
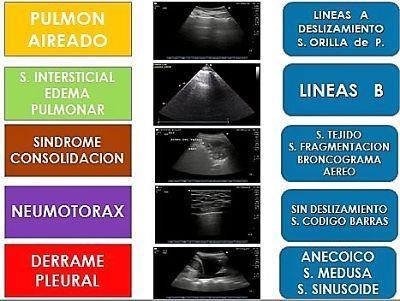
En esta segunda parte hemos visto cómo se van configurando los distintos patrones y síndromes pulmonares mediante el uso de la ecografía (figuras 14 y 15). Así, en base a los antecedentes del paciente, su historia clínica y un adecuado examen físico y sonográfico se puede obtener una aproximación diagnóstica apropiada, para instaurar el tratamiento que corresponda.

Referencias
- Ultrasonido pulmonar en el manejo del paciente crítico. Conceptos básicos y aplicación clínica. Revista Chilena de Anestesia Vol. 49 Núm. 5 pp. 640-667. https://doi.org/10.25237/revchilanestv49n05-08
- Hans Fred García-Araque, Juan Pablo Aristizábal-Linares, Hector Andrés Ruíz-Ávila. Semiología pulmonar por ultrasonido – monitorización dinámica disponible junto al paciente. Revista Colombiana de Anestesiología, Volume 43, Issue 4, 2015, pages 290-298, ISSN 0120-3347, https://doi.org/10.1016/j.rca.2015.02.008.
- Diagnóstico ecográfico del neumotórax. Radiología. 2014;56(3):229-234.
- Utilidad de la ecografía pulmonar en la unidad de medicina intensiva. Med Intensiva. 2010;34(9):620-628.
- https://www.aepap.org/sites/default/files/documento/archivos-adjuntos/ecoclip13.pdf
- Indicaciones y semiología de la ecografía torácica. DOI: 10.1594/seram2014/S-0776
- Lichtenstein DA. Lung ultrasound in the critically ill. Ann Intensive Care. 2014 Jan 9;4(1):1. DOI: 10.1186/2110-5820-4-1. (Artículo extremadamente recomendado)
ANEXO: Algunos Signos Ecográficos en Ultrasonido Pulmonar
| SIGNO | DEFINICIÓN |
| Signo de la cortina | En el seno costofrénico, el órgano abdominal “oculta” el pulmón (como si fuera una cortina), debido a la expansión y retracción ventilatoria normal del pulmón. |
| Signo del deslizamiento pleural (lung sliding) | Imagen en modo 2D del movimiento normal de la pleura visceral sobre la pleura parietal. |
| Signo de la orilla de playa | Imagen en modo M del movimiento normal de la pleura visceral sobre la pleura parietal. Se observa una imagen que corresponde a pleura y parénquima pulmonar expandido que semeja olas y arena de playa. |
| Signo de la estratósfera (o del código de barras) | Imagen en modo M donde solo se visualizan líneas horizontales paralelas (se pierde la orilla de playa). Indica neumotórax. |
| Signo del punto pulmonar (lung point) | Punto donde se separa el deslizamiento pulmonar de la ausencia de éste. En modo M se ve un punto de cambio de imágenes normales (arena de playa) a imágenes anormales (estratósfera). Patognomónico de neumotórax. |
| Signo de la espina | Se observa sombra acústica correspondiente a la columna vertebral por sobre el diafragma. Implica derrame pleural. |
| Signo de la medusa (jellyfish sign) o de la lengua (tongue-like sign) | Imagen del movimiento del parénquima pulmonar al expandirse y colapsarse en un medio líquido que le rodea. Se ve en derrame pleural severo (vemos una imagen de brazo de medusa flotando en el derrame). |
| Signo del cuadrilátero (quad sign) | Es una colección limitada por sombra de costillas, pleura parietal y pleura visceral. Indica derrame pleural. |
| Signo del sinusoide (sinusoid sign) | Movimiento en forma sinusoidal de la pleura visceral cuando se explora en el modo M. Indica derrame pleural. |
| Signo del plancton | Imágenes puntiformes hiperecogénicas móviles en un derrame pleural. Indican hemotórax. |
| El signo del límite irregular («shred sign»), (o de la scie o dientes de sierra) | «Tiras» o bordes irregulares desde la pleura. Se produce cuando hay consolidación subpleural, o consolidación no-translobar (ej. Neumonía). |
| Signo del tejido (tissue-like) | El pulmón obtiene una densidad similar al hígado (“hepatización”). Se observa en consolidación translobar (neumonía). |
| Broncograma aéreo | Zona hipoecogénica, con imágenes hiperecogénicas en su interior. Puede verse en consolidaciones (dinámico) o atelectasias (estático). |
| Líneas B o colas de cometa | Líneas hiperecogénicas verticales que parten desde la pleura y alcanzan el final de la pantalla. Si son múltiples se denominan patrón B o cohetes (lung rockets). Indican edema o fibrosis de los septos interlobulares |
| Pulso pulmonar | Movimiento vertical de la línea pleural sincrónico con el latido cardiaco. Se observa en casos de apnea o ausencia de ventilación pulmonar (por ejemplo, atelectasias de todo un lóbulo). |
