Introducción
Durante mucho tiempo, la idea de que el uso de contraste se asocia a riesgo de falla renal ha estado presente en la formación de médicos e integrantes del equipo de salud, información que ha sido transmitida de forma dogmática, pero actualmente ¿qué es lo que nos dice la evidencia?
El reporte que asocia los medios de contraste (MC) a daño renal, inicia a mediados de la década del 50 (1), desde entonces trabajos han publicado series en donde se reportan aumento de la incidencia de Insuficiencia Renal Aguda (IRA) post TAC con contraste, en diversos escenarios clínicos, relacionándolos con outcomes poco favorables como aumento de la estadía hospitalaria, riesgo de daño renal a largo plazo incluso aumento de la mortalidad.
¿Qué es?
En la literatura se han ocupado diversos términos para describir el mismo fenómeno: injuria renal aguda post contraste, nefropatía inducida por contraste, daño renal asociada a medios de contraste, etc. Para efectos de esta revisión, debe ser entendido como una afectación aguda de la función renal en relación, a la utilización de medios contrastados yodados.
Criterios Diagnósticos
Según las guías del American College of Radiology (2). Debe cumplir al menos uno de los siguientes criterios (Clasificación AKIN):
- Aumento de la creatinina sérica > 0,3 mg/dL
- Aumento de la creatinina >50% del basal del paciente
- Un periodo de oliguria < 0,5 ml/kg/hr por un periodo de 6 hrs
En un periodo de 48-72 hrs post administración intravascular de MC yodados.
Según esta guía, Post Contras Acute Kidney Injury (PC-AKI) se compone básicamente de 2 componentes
- IRA: relacionado con características del paciente, factores de riesgo, condición clínica, etc.
- CIN: Contrast Induce Nefropathy: daño renal cuyo agente causal es el contraste.
Según declara esta entidad, la nefropatía inducida por contraste es una entidad real, aunque rara y que se necesita mas evidencia para dilucidar su real incidencia y relevancia clínica.
Fisiopatología
- Efectos directos (relacionados con contraste) que generarían efectos nefrotóxicos:
- Aumentos de la viscosidad del líquido tubular: Obstrucción tubular
- Perdida de la polaridad de las células tubulares: Necrosis, apoptosis
- Efectos Indirectos (alteración del flujo renal)
- Aumento de vasoconstricción glomerular: Isquemia de la medula externa
- Aumentos de la osmolaridad y viscosidad sanguínea: microtrombosis vascular
Convergiendo todo esto en deterioro de la función renal. Sin embargo, todos estos mecanismos son más bien propuestos y hasta el día de hoy distintas guían clínicas reconocen que la fisiopatología exacta no se conoce.
No hay evidencia de una relación dosis toxicidad después de la administración intravenosa cuando se administra a las dosis habituales en los métodos de diagnóstico actuales.
Factores de Riesgo
IRA asociada a medio de contraste:
- Disminución de la VFG
- Agentes nefrotóxicos
- Hipotensión / Hipovolemia
- Albuminuria
Nefropatía inducida por contraste:
- Disminución VFG: principalmente cuando < 30 ml/min/1.73 m2
Medidas preventivas
Dada la ventaja de la utilización de medios de contraste para la obtención de imágenes, es que mucha literatura ha investigado medidas preventivas que apaleen el posible riesgo de daño renal asociado, dentro de las que destacan:
- Hidratación: Estudios observacionales han descrito disminución en la Incidencia de AKI, sin embargo, se ha criticado el bajo riesgo basal que tenían estos pacientes. Un estudio de no inferioridad AMACING (5) ramdomizó 660 pacientes y comparó grupos de Hidratación vs no hidratación no encontrando diferencias significativas.
El estudio POSEIDON comparó la hidratación en grupo control con estrategia estándar vs subgrupos que ajustaban un determinado esquema de acuerdo con la medición de la presión de final de diástole en el ventrículo izquierdo. La incidencia de IRA fue menor en el grupo guiado por presión. (6.7% vs. 16.3%; relative risk, 0.41; 95% CI, 0.22 to 0.79; P = 0.005).
Actualmente la American college of radiollogy describen que la tasa ideal de hidratación sigue siendo desconocida. - Bicarbonato: Muchos estudios han evaluado la efectividad de bicarbonato bajo la idea que la alcalinización de la orina disminuiría la generación de radicales libres a nivel tubular. El estudio PRESERVE evalúo la administración de Hidratación con SF 0,9% vs Bicarbonato de sodio. El estudio fue detenido por FUTILIDAD por no mostrar diferencias en outcomes (muerte, diálisis, daño renal a 90 días).
Actualmente no se tiene claridad respecto al uso de bicarbonato de sodio. - N-acetilcisteína: estudios muestran resultado altamente divergentes e inconclusos. Actualmente el uso de N-acetilcisteína no se encuentra recomendado por guías clínicas
- Estatinas: PROMISS no mostró disminución del peak de creatinina en 48 hrs. post procedimientos angiográficos con el uso de simvastatina. PRATO-ACS mostró disminución significativa de IRA en pacientes que usaron rosuvastatina. Sin embargo, estos y otros estudios que han mostrado posibles beneficios han sido criticados por limitaciones metodológicas, limitado poder estadístico. Actualmente el rol de la utilización de estatinas es controversial.
El problema
Guías clínicas, metaanálisis y consensos atingentes al tema, reconocen que la literatura en la que se sustenta la Nefropatía Inducida por Contraste presenta algunos detalles a considerar y que han llevado a errores en la interpretación de sus resultados.
- Tipo de estudio: Son estudios no controlados, de tipo observacional, de los cuales solo se pueden extraer ASOCIACION y no CAUSALIDAD.
- Variación De los niveles de creatinina Sérica: al momento de revisar la media de los niveles de creatinina en las poblaciones de los estudios, el promedio permanece sin variación significativa, esto quiere decir que mientras en algunos aumentó en otros disminuyó.
Newhouse en 2008 (6) publicó una revisión donde se incluyeron 32.161 pacientes en un periodo de 10 años en los cuales se evaluaron los niveles de creatina durante 5 días, dentro de sus resultados 40% de los pacientes tuvieron un aumento de 0,4 mg/dL y un 19% de los pacientes tuvo un aumento sobre un 25% respecto a su nivel basal.
El detalle, es que estos pacientes no recibieron medio de contraste, solo se observaron durante su estadía hospitalaria. - Presencia de Sesgos: Principalmente sesgo de confusión, en el cual se identifica una asociación entre un evento A (utilización de medio de contraste) y un evento B (deterioro de la función renal), sin tener en consideración otros elementos que pudiesen estar relacionados con el efecto B, lo que se denomina Variable Confundente. Como la condición del paciente o razón clínica por la cual se está solicitando el examen. (Deshidratación, sepsis, shock, etc.)
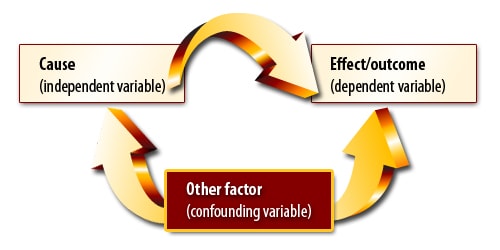
Si no es posible establecer causalidad, entonces conviene evaluar el poder de la asociación. En 2010 Lipstish (7) realizó una publicación donde propone la utilización de “controles negativos” como herramienta para la identificación de variables confundentes en estudios observacionales.
Se trata de que al establecer la asociación A->B, esta sea evaluada contra un grupo control donde no se espera que el efecto se produzca. De producirse es posible que variables confundentes tengan un rol.
Entonces surgieron estudios que compararon poblaciones que se sometían a TAC con contraste y se comparaban con un grupo donde se realzaba TAC sin contraste.
Hinson 2017 (8) Publica una revisión con 17.934 pacientes donde evalúa la incidencia de IRA comparando en 3 grupos (TAC c/contraste- TAC s/ contraste – No TAC).
- Utilizando las definiciones AKIN 10.6%- 10.2%- 10.9% en TAC con contraste, TAC sin contraste- sin TAC, respectivamente.
- Utilizando las definiciones KDIGO IRA ocurrió 6.7%, 8.9%, 8.1% TAC con contraste, TAC sin contraste- sin TAC, respectivamente.
Sus resultados no mostraron diferencias significativas respecto al desarrollo de IRA.
En 2019 Hinson (9) publica esta vez una revisión con 4171 pacientes con Sepsis. 1464 TAC con contraste- 976 TAC sin contraste- 1731 Grupo sin TAC
Incidencia de IRA:
TAC con contraste: 7.2%- TAC sin contraste: 9.4%- Grupo sin TAC: 9.7%
Uso de medios de contraste no fue asociado con el desarrollo de IRA
(OR = 0.93; 95% CI 0.71 – 1.20)
Revisiones y Metaanálisis
McDonald JS, 2013. (10) Incluyó 13 estudios, con 25950 pacientes. El contraste no fue asociado con aumento de la incidencia de IRA (RR = 0.79; 95% [CI]: 0.62, 1.02; P = .07), muerte (RR = 0.95; 95% CI: 0.55, 1.67; P = .87), o diálisis (RR = 0.88; 95% CI: 0.23, 3.43; P = .85).
Aycock RD 2017 (11) Publica un metaanálisis con 28 estudios y107.335 pacientes en el análisis final. 6 estudios incluyendo pacientes de urgencias, 7 estudios con pacientes UCI. Todos con utilización de medios de contraste isoosmolares o hipoosmolares.
resultados no se asocian a IRA OR 0.94 (95% CI 0.83 – 1.07), necesidad de terapia de reemplazo renal OR 0.83 (95%CI 0.59 – 1.16) ni riesgo de muerte OR 1.0 (95% CI 0.73 – 1.36)
Pacientes con daño renal previo
¿Qué sucede entonces con aquellos pacientes con antecedentes de enfermedad renal?
En el consenso del American College of Radiology y the National Kidney Fundation (4) la Nefropatía por contraste se postula como entidad real. Se describe como único factor de riesgo disminución de la velocidad de filtración glomerular, principalmente en el grupo con VFG < 30 ml/min/1,73 m2 con una incidencia del 0-17% dependiendo de la serie observada. Aunque reconoce de manera explícita que la literatura que apoya su existencia, son estudios observacionales, no controlados de bajo poder estadístico.
- Pacientes en Diálisis: No existe mayor riesgo para pacientes que ya estén en diálisis, ya que los volúmenes y tipo de contrastes utilizados actualmente, son dialisables y no suponen un mayor riesgo renal debido a que los riñones en estos pacientes ya no son funcionales.
- Pacientes Oligúricos/ etapa Pre diálisis: No existe literatura que relacione la utilización de medios de contraste renal, con un deterioro acelerado de la función renal, diversos estudios han mostrado resultado controversiales al respecto, desde un Numero necesario para dañar que va desde 6 hasta infinito (no haría daño).
- Necesidad de Diálisis: No existe indicación de diálisis de urgencia ni adelantar siguiente sesión (para aquellos que ya estén en diálisis) una vez se haya administrado medios de contraste.
- Paciente monorreno: Tanto funcional, como anatómico (paciente donante o receptor), el único elemento a evaluar es la VFG. No está indicada la disminución de contraste, y esta guía propone como única medida preventiva la hidratación. Declarando que no se conoce el real impacto de la medida ni el régimen ideal.
La suspensión de nefrotóxicos está recomendada cuando sea posible de llevar a cabo.
Un metaanálisis publicado por McDonald en 2014 (12) Evalúa el desarrollo de IRA como factor independiente para requerimiento de diálisis o muerte. Sin hallazgos significativos de asociación para IRA, Diálisis de urgencia o mortalidad.
Conclusiones
La nefropatía por contraste es una entidad descrita en condiciones que no son las actuales, hoy se cuenta con medios de contraste isoosmolares o hipoosmolares, a diferencia de los hiperosmolares utilizados previamente. Los volúmenes utilizados por la radiología actual también son menores.
Los estudios en los que se describe esta entidad tienen serios problemas metodológicos, son estudios no controlados y sus resultados se han malinterpretado debido a los sesgos identificados. Existe evidencia actual y nuevas herramientas en la investigación que permiten concluir que el riesgo ha sido sobreestimado, incluso inexistente.
Si se necesita de medio de contraste para guiar el estudio y definir conducta de un determinado paciente úselo.
Bibliografía
- Bartels ED, Brun GC, Gammeltoft A, Gjorup PA. Acute anuria following intravenous pyelography in a patient with myelomatosis. Acta Med Scand 1954;150:297-302.
- ACR manual on contrast media, version 10.3. ACR Committee on Drugs and Contrast Media. American College of Radiology Web site. http://www.acr.org/Quality-Safety/Resources/Contrast-Manual. Published 2018.
- Mehran R, Dangas GD, Weisbord SD. Contrast-Associated acute kidney injury. N Engl J Med 2019;380:2146–55.
- Matthew S. et al. Use of Intravenous Iodinated Contrast Media in Patients with Kidney Disease. Radiology 2020; 00:1–9.
- Nijssen EC et al. Prophylactic Hydration to Protect Renal Function from Intravascular Iodinated Contrast material in Patients at High Risk of Contrast-Induced Nephropathy (AMACING): A Prospective, Randomised, Phase 3, Controlled, Open-Label, Non-Inferiority Trial. Lancet 2017.
- Newhouse JH, Kho D, Rao QA, Starren J. Frequency of serum creatinine changes in the absence of iodinated contrast material: implications for studies of contrast nephrotoxicity. AJR Am J Roentgenol. 2008;191(2):376-382.
- Lipsitch M, Tchetgen E, Cohen T. Negative controls: a tool for detecting confounding and bias in observational studies. Epidemiology 2010;21:383-8.
- Hinson JS, Ehmann MR, Fine DM, et al. Risk of Acute Kidney Injury After Intravenous Contrast Media Administration. Ann Emerg Med 2017.
- Hinson JS et al. Acute Kidney Injury Following contrast Media Administration in the Septic Patient: A Retrospective Propensity-Matched Analysis. J Crit Care 2019.
- McDonald JS, McDonald RJ, Comin J et al. Frequency of Acute Kidney Injury Following Intravenous Contrast Medium Administration: A Systematic Review and Meta-Analysis. Radiology. 2013; 267(1):119-128.
- Aycock RD, Westafer LM, Boxen JL, Majlesi N, Schoenfeld EM, Bannuru RR. Acute Kidney Injury After Computed Tomography: A Meta-analysis. Annals of emergency medicine. 2017.
- McDonald RJ, McDonald JS, Carter RE. Intravenous contrast material exposure is not an independent risk factor for dialysis or mortality. Radiology. 273(3):714-25. 2014.
