Sabemos que el ultrasonido tiene muchas aplicaciones en Medicina de Urgencia y cuidados críticos, entre ellas se encuentra también su uso en vía aérea; con una curva de aprendizaje –de acuerdo a diversos estudios- pequeña y con una sensibilidad y especificidad altas. En este artículo nos enfocaremos en dos de esos usos, particularmente útiles en el setting del Servicio de Emergencia: Confirmación de ubicación del tubo endotraqueal e identificación de la membrana cricotiroidea.
Confirmación de ubicación del tubo endotraqueal
Si bien como revisamos en artículos anteriores el gold standard en la valoración de la ubicación del tubo endotraqueal es la capnografía, el ultrasonido sirve para verlo en tiempo real, y así podemos modificar conducta (sin esperar conectar el capnógrafo, ni tomar una radiografía). Por supuesto, nada reemplaza el ver que el tubo pase entre las cuerdas vocales.
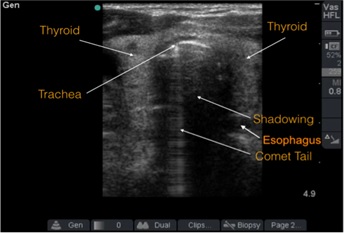
Para confirmar la ubicación del tubo endotraqueal mediante ultrasonido, primero hay que identificar la tráquea y el esófago (figura 1):
- Hay que usar un transductor lineal (mejor resolución para estructuras superficiales).
- El transductor se ubica en posición transversal sobre la tráquea, con el marcador hacia la derecha del paciente.
- Al ultrasonido, la tráquea se ve como una zona hiperecoica curva con una sombra posterior (“cola de cometa”).
- Luego, el esófago se encuentra distal y lateral a la tráquea (en la pantalla se va a ver a la derecha y un poco más abajo), se ve como una estructura oval hiperecoica con un centro hipoecoico.
Entonces, al pasar el tubo tenemos 2 opciones, que esté en tráquea o en esófago. Vamos a ver cómo se ven ambas situaciones a la ecografía:
- Cuando el tubo está en la tráquea, se debería ver una segunda estructura hiperecoica adentro de la tráquea. El esófago –siendo una cavidad que basalmente está colapsada- se debería ver sin ningún cambio (figura 2).

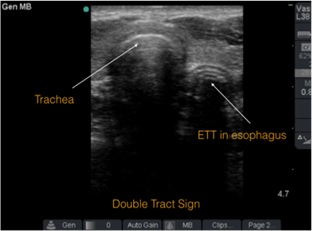
- Cuando el tubo está en el esófago, la tráquea se va a ver sin cambios, pero donde está el esófago, se verá una segunda estructura que se verá como una segunda tráquea, incluso con cola de cometa (figura 3).
Identificación de la membrana cricotiroidea
Si uno tiene un paciente donde prevé la eventual necesidad de tener una vía aérea quirúrgica, siempre es una buena idea tener ya identificada la membrana cricotiroidea. Si bien esto se puede lograr solo con el examen físico, hay pacientes donde esto es más difícil (obesos, trauma, por ejemplo), donde se puede lograr de mejor manera usando la ecografía.
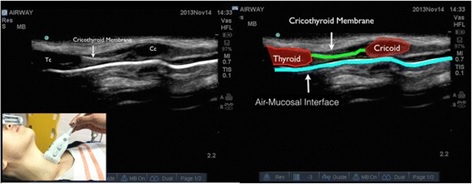
Debido a la diferencia en impedancia acústica entre los tejidos blandos y el aire, las ondas sonoras se reflejan con intensidad (se ve blanco), por lo que en la interface entre aire y mucosa se aprecia una línea blanca intensa.
Pasos para identificar la membrana cricotiroidea:
- Hay que usar un transductor lineal (mejor resolución para estructuras superficiales).
- El transductor se ubica en posición longitudinal sobre la tráquea, con el marcador hacia arriba.
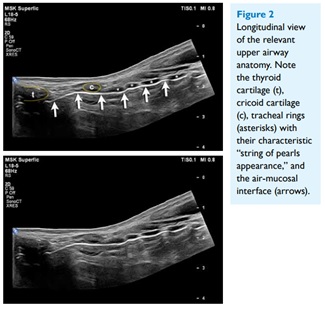
- Los anillos traqueales se identifican como pequeñas pelotitas ovaladas hipoecogénicas (figura 4). Una vez encontrados, hay que ascender un poco.
- Hacia el “final” de los anillos traqueales uno va a encontrar una zona hipoecogénica de un tamaño discretamente mayor que los anillos, correspondiente al cartílago cricoides.
- Si uno sigue ascendiendo, hay una zona discretamente deprimida seguida de una estructura ovalada hipoecogénica. Estas corresponden a la membrana cricotiroidea y al cartílago tiroides respectivamente (figura 5).
- No siempre se logra ver la membrana cricotiroidea en forma íntegra, por lo que la clave es detectar los cartílagos cricoides y tiroides. Ya habiendo encontrado la membrana, es prudente marcarla con un lápiz u otro.
Estos dos son solo ejemplos de los muchos usos que tiene la ecografía en vía aérea: traqueostomía percutánea, detección de ubicación de máscara laríngea, predicción de estridor post-extubación, etc.
Para poder facilitar su uso y técnica en los usos que hemos expuesto en este artículo (vale decir, mejorar la curva de aprendizaje) estamos todos invitados a entrenar.
Referencias
1) Ultrasonography for confirmation of endotracheal tube placement: a systematic review and meta-analysis. Resuscitation. 2015 May;90:97-103.
2) Osman A, Sum KM. Role of upper airway ultrasound in airway management. Journal of Intensive Care. 2016;4:52.
3) Parmar SB, Mehta HK, Shah NK, Parikh SN, Solanki KG. Ultrasound: A novel tool for airway imaging. Journal of Emergencies, Trauma, and Shock. 2014;7(3) 155-159.
4) https://www.acep.org/Content.aspx?id=102309#sm.00vpjdpv15uxdqf10mb1xtgkudfxd
5) http://sinaiem.org/use-ultrasound-for-confirmation-of-endotracheal-tube-intubation/
