Dentro de los tipos de Shock, estadisticamente, es el menos frecuente. Saber reconocer al paciente en Shock Anafiláctico o en vías de llegar a esta presentación es vital para los Urgenciológos y en general a todo el personal que trabaja en Urgencia y Prehospitalario ya que un manejo rápido y eficiente hace que nuestro enfermo evolucione hacia la mejoría rápidamente con el tratamiento adecuado.
Primero para decir «esto es una reacción grave» existen criterios (Tintinalli Emergency Medicine 7ª Edición, cap. 27, pág. 177 – 181):
- Enfermedad de Inicio Agudo, con sintomatología.
- Exposición a alergeno.
- Hipotensión.
Se define como: Reacción de hipersensibilidad sistémica o generalizada, severa y que compromete la vida (NICE Guidance CG 134, 2016; European Academy of Allergology and Clinical Inmunology Nomenclature Committee).
- La incidencia es variable y la literatura varía entre 30 a 950 casos/100.000 personas al año o 0,5 – 2%. Cabe recordar algunos factores de riesgo como anafilaxis previa, uso de IECA más Beta Bloqueadores, ejercicio, ingesta de Gluten, salicitatos más alcohol, alimentos altos en Histamina, etc.
- Aparece por lo general relacionado con los alimentos los sintomas aparecen a los 30 – 45 minutos después de la ingesta, picaduras de insecto a los 10 – 15 minutos y los medicamientos IV a los 5 minutos aproximadamente.
- Por lo general el pronóstico de Anafilaxis y Shock es bueno con el tratamiento, reportado un 1%, se puede incrementar por antecedentes de Asma Bronquial.
Desencadenantes.
- Comida: Más común de todos los desencadenantes desde niños menores hasta adultos jóvenes. Incidencia de 0,14/100 personas al año en todas las edades y 7/100 personas entre los 0 – 4 años. Destacan alimentos como: Nueces, Pescados, Soya, maní, mariscos, etc.
- Picaduras de Insecto o mordeduras: Varios estudios, destacan los relacionados con venenos de himenópteros (abejas, avispas, etc) debido a que son IgE mediadas como explicaremos más adelante (fisiopatología).
- Medicamentos: Más comunes –> Antibióticos, AINES, Bloqueadores neuromusculares. Habitualmente 1 hora post administración y son mediadas por IgE. Ojo con «alergia a Penicilina» no todas lo son, reacciónes cruzadas con Cefalosporinas, Carbapenémicos son raras (J Allergy Clin Immunol. 2015;135:972–6). También se han descrito reacciones de hipersensibilidad a agentes biológicos como Rituximab, Trastuzumab, etc. También anafilaxia por Clorhexidina, contraste IV, Gadolinio.
Fisiopatología.
- Se describen reacciones unifásicas y otras bifásicas que varían en base a inicio de síntomas, duración y regresión de los síntomas.
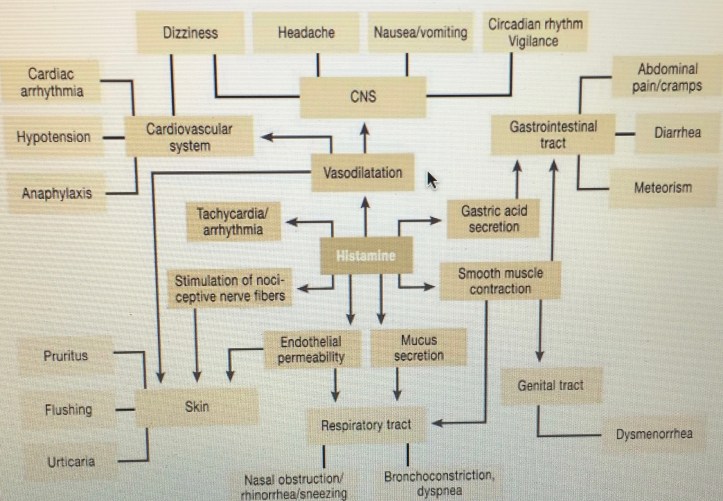
- Antígeno (Ag) reacciona con IgE sobre basófilos y mastocitos –> liberación de histamina, leucotrienos y otros mediadores –> Contracción músculo liso y vasodilatación.
- Disnea, síntomas gastrointestinales por contracción de músculo liso.
- Vasodilatación y extravasación de plasma hacia los tejidos –> Urticaria y Angioedema –> Disminución de volumen efectivo –> Shock.
- Edema a nivel alveolar –> edema pulmonar más angioedema osbtructivo de vía aérea superior que puede llevar incluso a arritmias y shock cardiogénico.
- Con respecto a los Mastocitos, se describe que el 80% de los pacientes con alergia tendrían una mutación (D816V KIT) lo que precipitaría la liberación en presencia de alergenos (Immunol Allergy Clin N Am 2016). Esta activación es un mecanismo de anafilaxis, con incremento de Triptasa sérica e Histamina Urinaria.
- Histamina, Pg D2, Leucotrieno D4 y Factor Activador de Plaquetas –> Vasodilatación y contracción de músculo liso. Además las Quininas pueden provocar relajación de músculo liso e incremento de permeabilidad capilar que pueden contribuir al angioedema agudo (lengua edematosa o Shock Hipotensivo).
- Los cambios en la Anafilaxis casi fatal podrían ser los siguientes:
- 1.- Shock Distributivo por disminución de la Resistencia Vascular Periférica y permeabilidad capilar con pérdida del 35% del volumen intravascular.
- 2.- Angioedema masivo de lengua, orofaringe y/o laringe.
- 3.- Arritmias cardiacas como FV con o sin IAM.
- 4.- Broncoconstricción severa aguda.
Clínica.
Diagnóstico.
- Debemos conocer que se pueden aplicar criterios (NICE Guidance CG 134, 2016 // 2015 Simons et al. World Allergy Organization Journal // Immunol Allergy Clin n Am 35 (2015) 375-386):
- Inicio súbito de sintomatología.
- Riesgo vital con compromiso de vía aérea y/o trastornos hemodinámicos.
- Cambios en piel y mucosas (enrojecimiento, urticaria, angioedema).
- Agregar: Exposición a alergeno.
- Recordar que hay un 20% de los pacientes que no tiene sintomatología cutánea y que pueden estar presentes síntomas gastrointestinales así como hipotensión.
- Angioedema obstructivo de la vía aérea superior, hipotensión, PCR, IAM puede ocurrir lo que provoca gran ansiedad en el personal de salud que realiza al enfermo.
- Además se podría realizar como estudio complementario (sólo las comento porque existen, no disponibles en el 99% de los servicios de Urgencia de nuestro país).
- Triptasa sérica: Mayor o igual a 44.3 ng/mL es sugerente de Anafilaxis grave. Se realiza con el fin de descartar fallecimiento por otras causas.
- IgE sérico: Se eleva principalmente en contexto de Anafilaxis por comida y picaduras de insecto.
- Histamina: > 9 ng/mL podría ser indicador de Anafilaxia.
Tratamiento.
- Siempre ABCDE:
- A: Proteger vía aérea tan pronto como sea posible, evaluar vía aérea quirúrgica de saber que hay angioedema obstructivo de via aérea superior, ¡Estridor laringeo, voz ronca!
- B: Disnea, sibilancias, cansancio, cuadro confusional por hipoxia, cianosis, paro respiratorio.
- C: Shock (Taquicardia, hipotensión, compromiso de conciencia), recordar que anafilaxis puede llevar a IAM con A. Coronarias normales. Bradicardia (mal pronóstico) –> PCR.
- D: Viene si no hacemos intervenciones prontas (discapacidad por disminución de PPC).
- E: Evaluar la piel, habitualmente es lo primero que vemos (80%), recordar que hay un 20% que se presenta sin lesiones cutaneas.
- Monitorizar.
- Posición del paciente: Confortable para el paciente, sentado de preferencia, elevación de piernas para mejorar retorno venoso. En embarazadas decubito dorsal izquierdo.
- Remover Antígeno si es posible.
- Si PCR –> Tratar de acuerdo a las guías y algorítmos disponibles.
- Adrenalina:
- Vasoconstrictor que se une a su receptor para provocar el cambio de GDP a GTP, activando Gs que a su vez desplaza a la Adenilil ciclasa y la activa, posteriormente ésta la cataliza y forma cAMP –> Activa la Proteinquinasa A (PKA) la que, por medio de fosforilación de proteinas, activa la respuesta celular.
- A nivel receptor alfa-agonista: Mejora Vasodilatación periférica y reduce edema. // A nivel receptor beta-agonista: Broncodilatación, incrementa fuerza de contracción y suprime liberación de histamina y leucotrienos. // A nivel beta-2 adrenérgico inhiben activación de Mastocitos y atenua la reacciones alérgicas IgE mediadas.
- Dosis: 0,3 (niños) – 0,5 mg IM cada 5 min hasta 2 – 3 dosis a nivel del muslo (bolsillo del pantalón), la evidencia muestra que un 8% pacientes requieren una 2a dosis IM.
- Si no hay mejoría post 2a dosis, podemos utilizar Adrenalina IV en dosis de 5 – 10 mcgrs en bolos (push doses, diluir 1mg/10cc SF y posteriormente diluir de esta mezcla 1cc/10cc SF quedando 1cc = 10 ug).
- No se recomienda su uso la vía intravenosa (endo + venosa proviene del latin + griego por lo que en estricto rigor es incorrecto) puesto que se ha demostrado hipertensión, taquicardia, arritmias e Infarto Agudo al Miocardio.
- Poblaciones especiales: Ajuste de dosis en pacientes usuarios de Antidepresivos Tricíclicos, en usuarios de Beta bloqueadores usar, si hay, Glucagón IV.
- Oxígeno: Alto flujo, ayuda para preoxigenación si se decide realizar SRI.
- Fluidos: Cristaloides IV recomendado, esto es por presencia de «leak» capilar y vasodilatación con hipotensión. Se recomienda en base a «fluid challenge» o desafios de volumen en bolos de 250 – 500 ml en adultos si hay respuesta clínica y al monitor, continuar. En niños en dosis de 20 ml/kg.
- Glucagón: Uso en pacientes usuarios de beta bloqueadores o en falla cardiaca por su mecanismo de acción: ingreso a célula mediante otro receptor, aumentando las concentraciones de cAMP y posteriormente el aumento de Calcio intracelular. Dosis de 1 – 2 mg IV con evidencia limitada (Emerg Med J 2005; 22 (4): 272-3).
2a Linea, algunos textos 3a linea.
- Antihistamínicos: Poca evidencia, se recomiendan Antihistamínicos H1 que podrían ayudar a la vasodilatación mediada por Histamina y a la Broncoconstricción. La «mayor» evidencia es a favor de la Clorfenamina con dosis de 10 mg IM o IV lento y en niños:
- 6 – 12 años: 5 mg
- 6 meses – 6 años: 2,5 mg
- < 6 meses: 250 mcrgs/kg
- Corticoides: No hay corticoide «para la anafilaxia», no hay mayor evidencia superioridad, mayor beneficio en asmáticos. Se utiliza para prevenir episodios posteriores a la «crisis» o en Anafilaxis bifásica (15 – 20%). Alguna pequeña evidencia para el uso de Hidrocortisona, dosis:
- Adultos: 200 mg IV lento o IM
- 6 – 12 años: 100 mg
- 6 meses – 6 años: 50 mg
- < 6 meses: 25 mg
Otros fármacos.
- Azul de Metileno: Uso basado en su mecanismo de acción: Es un óxido nítrico selectivo que inhibe GMPc, previniendo vasodilatación y que puede revertir curso en Anafilaxis refractaria al uso de Epinefrina, O2 y Fluidos IV. Uso extrapolado de reportes de casos en pacientes en Shock Séptico (J Emerg Med 2014; 46: 670-9).
- Broncodilatadores: En pacientes Asmáticos con Anafilaxis, uso de Salbutamol, Ipratropio, Magnesio IV –> Causa vasodilatación que puede empeorar el Shock.
- DVA: Uso de Adrenalina como primera linea en dosis descritas anteriormente. Otros vasopresores se han utilizado, pero se describen en contexto de soporte.
¿Cual es el mejor momento para el alta?
- Mejorías de problemas «ABC», 6 horas de observación. Recordar el 15 – 20% de comportamiento bifásico con una reaparición de los síntomas a las 4 horas.
- Mantener vigilancia por 24 horas en (Ann Allergy Asthma Immunol 2005; 95 (3): 217-26; quiz 226, 258):
- Reacciones severas con inicio lento causadas por Anafilaxis idiopática.
- Asma severa más Anafilaxis o con componentes de Asma severa.
- Reacciones que pueden continuar debido a persistencia de absorción del alergeno.
- Paciente con historia previa de reacción bifásica.
- Pacientes en los cuales se les presenta la anafilaxia en la noche o madrugada (a menos que quieran dar de alta a las 3 – 4 am por ejemplo).
- Pacientes en areas de dificil acceso.
- Recordar derivar y al dar el alta se recomienda dejar dosis de Corticoides (1 mg/kg) con dosis máxima de 50 mg más Antihistamínicos H1 por 3 días y además control con Inmunología para estudio de Antígeno.
- Anafilaxia por picadura de insecto en un 2º episodio puede ser de peor presentación por lo que al alta, se debería indicar tratamiento en caso de crisis (Epi-pen u otras marcas por ejemplo, aunque escasos en Chile, hay disponibles).
- Rara vez es refractario a tratamiento.
